宫颈癌通常由通过性接触传播的人乳头状瘤病毒 (HPV) 导致。
首发症状通常为不规则阴道出血,通常在性活动后,但症状可能要到癌症扩大或扩散后才会出现。
对宫颈刮片(Pap)进行活检,通常可检测是否异常情况。
常规的宫颈刮片检查及HPV疫苗治疗能预防宫颈癌。
治疗通常包括手术切除癌症和周围组织,如果肿瘤很大,通常需要放疗和化疗。
(也请参见 女性生殖系统癌症概述 女性生殖系统癌症的概述 任何女性生殖系统脏器—外阴、阴道、宫颈、子宫、输卵管、卵巢都可能发生癌症。这些癌症称为妇科癌症。 在美国,最常见的妇科癌症是 子宫癌(子宫内膜癌),其次是 卵巢癌,然后是 子宫颈癌。子宫颈是子宫的下部,子宫颈处患癌通常被称为宫颈癌,子宫体患癌被称为子宫癌(或子宫内膜癌)。相比中低收入国家,宫颈癌在高... 阅读更多 。)
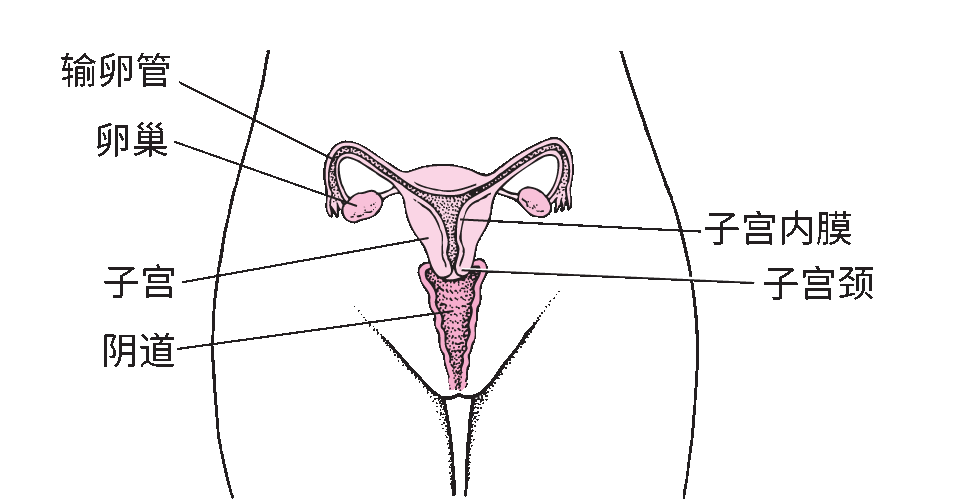
宫颈位于子宫下部。宫颈突入阴道。
在美国,宫颈癌(子宫颈癌)是第三位最常见的妇科恶性肿瘤,并且是年轻女性中常见的妇科恶性肿瘤。确诊时的平均年龄约为 50 岁,但女性的最常见确诊年龄在 35 至 44 岁之间。
在世界范围内,低收入和中等收入国家宫颈癌和宫颈癌致死的发生率高于高收入国家。撒哈拉以南非洲的发生率最高。宫颈癌在 23 个国家是女性中最常见的癌症,在 36 个国家是癌症致死的主要原因。
女性内生殖器官定位
 |
大约 80% 至 85% 的宫颈癌是 鳞状细胞癌 鳞状细胞癌 鳞状细胞癌是起源于皮肤鳞状细胞的癌症。 皮肤上出现致密的鳞屑性增生物,不可自愈。 为诊断癌症,医生进行活检。 除非已有扩散,有时采用放疗的方法也能达到治愈。 如果癌症已扩散,可能会给予患者被称为 PD-1 抑制剂的药物。 阅读更多  ,发生在宫颈壁的扁平、皮样细胞中。大多数其他类型的宫颈癌是腺癌,由腺细胞发展而来。
,发生在宫颈壁的扁平、皮样细胞中。大多数其他类型的宫颈癌是腺癌,由腺细胞发展而来。
宫颈癌始于宫颈表面正常细胞的缓慢、进行性变化。这些病变称为非典型增生或宫颈上皮内瘤变(CIN),被视为癌前病变。这意味着,如果不治疗,可能会演变为癌症,有时是在多年后。CIN 分为轻度 (CIN 1)、中度 (CIN 2) 或重度 (CIN 3)。
宫颈癌发生于宫颈表面,并可向深部浸润。宫颈癌可通过以下方式扩散:
直接扩散到附近的组织,包括阴道
进入子宫颈内丰富的淋巴管网络,然后扩散到身体的其他部位
很少通过血流传播
宫颈癌的病因
宫颈细胞癌前病变(宫颈上皮内瘤变)和宫颈癌几乎总是由通过性接触传播的人乳头状瘤病毒 (HPV) 引起。HPV 病毒也可引起 生殖器疣 人乳头状瘤病毒(HPV)感染 人乳头瘤病毒 (HPV) 可能通过性传播并导致细胞变化,这可能形成生殖器疣,宫颈、阴道、外阴、肛门或咽喉癌前病变,或宫颈癌、阴道癌、外阴癌、肛门癌或咽喉癌。 不同类型的人乳头瘤病毒 (HPV) 感染身体不同部位,并可能导致疣或宫颈、阴道、外阴、肛门或咽喉癌前病变,或宫颈癌、阴道癌、外阴癌、肛门癌或咽喉癌。 生殖器疣是可见的皮肤病变,有时会引起灼痛;生殖器或肛门癌前病变或癌变可能导致出血或肿块或无症状。... 阅读更多  。在过去几十年中,在可获得 HPV 疫苗、宫颈癌筛查和宫颈上皮内瘤变治疗的国家,宫颈癌发生率稳步下降。
。在过去几十年中,在可获得 HPV 疫苗、宫颈癌筛查和宫颈上皮内瘤变治疗的国家,宫颈癌发生率稳步下降。
发生宫颈癌的风险因素包括:
性传播感染的几率增加(例如,初次性交时年纪较小,有多个性伴侣,或性伴侣有性传播感染的风险因素)
口服避孕药(节育药)
吸烟
外阴、阴道或肛门有癌前病变或癌症
免疫系统低下(由于癌症或艾滋病等,或者由于药物,如化疗药物或皮质类固醇)
HPV 可以通过任何类型的性活动传播,包括口腔、生殖器或肛门接触。HPV 感染非常常见,约 80% 的性活跃者在一生中至少有一次暴露于 HPV 感染。许多 HPV 感染仅持续很短时间,但有些患者可能感染 HPV 超过一次,有些 HPV 感染持续数年。
宫颈癌的症状
癌前病变通常无症状。在早期阶段,宫颈癌不会引起任何症状。
宫颈癌的第一个症状通常是阴道异常出血,最常见的是性活动后出血。月经间期可能出现点滴状或大量的出血,或者月经量增多。大块的宫颈癌灶更易发生出血,且可能出现脓样的阴道分泌物及盆腔疼痛。
如果癌肿广泛侵润浸润,可出现下背部痛,腿部肿胀。可能会出现尿路梗阻,如果不治疗可能发生肾功能衰竭。
宫颈癌的诊断
巴氏试验
活检
常规 巴氏试验 宫颈癌筛查 有时医生建议进行 筛查测试,这是为了在没有症状的人群中寻找疾病而进行的测试。如果存在与生殖系统相关的症状(妇科症状),可能需要进行检测以确定导致这些症状的疾病( 诊断程序)。 针对女性的两项重要筛查测试是 子宫颈细胞(细胞学)检查,例如巴氏试验或人乳头状瘤病毒 (HPV) 检测,以检查 子宫颈(子宫下部)的癌症 乳房 X 线检查,以检查 乳腺癌 应对有性传播感染(如 衣原体感染或... 阅读更多  可以检测宫颈表面异常的癌前细胞(非典型增生)。医生定期检查有癌前细胞的女性。宫颈细胞非典型增生等疾病可治疗,并预防发生宫颈癌。
可以检测宫颈表面异常的癌前细胞(非典型增生)。医生定期检查有癌前细胞的女性。宫颈细胞非典型增生等疾病可治疗,并预防发生宫颈癌。
活检
如果在盆腔检查期间在子宫颈上看到赘生物、溃疡或其他异常区域,或者巴氏试验发现癌前或者癌症细胞,应行宫颈活检。通常,医生使用带有双目放大镜的仪器(阴道镜 阴道镜 有时医生建议进行 筛查测试,这是为了在没有症状的人群中寻找疾病而进行的测试。如果存在与生殖系统相关的症状(妇科症状),可能需要进行检测以确定导致这些症状的疾病( 诊断程序)。 针对女性的两项重要筛查测试是 子宫颈细胞(细胞学)检查,例如巴氏试验或人乳头状瘤病毒 (HPV) 检测,以检查 子宫颈(子宫下部)的癌症 乳房 X 线检查,以检查 乳腺癌 应对有性传播感染(如 衣原体感染或... 阅读更多  ),通过阴道插入,检查子宫颈并选择最佳活检部位,这称为阴道镜检查。
),通过阴道插入,检查子宫颈并选择最佳活检部位,这称为阴道镜检查。
有两种不同的检测类型:
宫颈活检: 在阴道镜下取宫颈部分组织活检。
宫颈管诊刮: 取宫颈内组织活检。
这些检查与巴氏试验相似。它们几乎不会引起疼痛,但会引起少量出血。
如果诊断仍不能确定,可行锥切活检,切除大块锥形组织。通常用一个细电环环形切除部分宫颈。这个手术叫电刀宫颈环形切除术(loop electrosurgical excision procedure ,LEEP)。或者,可使用激光(使用高度聚集的光束)。这类操作只需要局部麻醉。另一种选择是使用手术刀(冷刀)。该手术需要手术室和麻醉剂。
宫颈癌的分期
如果确诊了宫颈癌,需注意观察癌肿的大小、部位(分期)。分期以盆腔体检和胸部X线开始。通常进行计算机断层扫描(CT)、磁共振成像(MRI)或CT和 正电子发射断层造影术 正电子发射断层扫描(PET) 正电子发射断层扫描(PET)属于 放射性核素扫描的一类。放射性核素是元素的放射性形式,这意味着它是一个不稳定的原子,通过辐射形式释放能量而变得更稳定。大多数放射性核素会以伽马射线的形式释放高能光子,但PET使用的放射性核素会释放称为正电子的粒子。 在PET中,人体利用(代谢)的葡萄糖或氧等物质会 被放射性核素标记。放射性核素与被标记物质的化合物称为放射活性示踪剂。示踪剂在身体特定组织积聚。一般说来,组织越活跃(比如,使用越多的葡萄糖或氧... 阅读更多  (PET)组合检查,以确定癌肿是否已播散到周围组织或身体远处部位。如果不能进行这些检查,医生可通过其他方法检查特定器官,如膀胱镜检查(膀胱)、乙状结肠镜检查(结肠)或静脉尿路造影(尿路)。
(PET)组合检查,以确定癌肿是否已播散到周围组织或身体远处部位。如果不能进行这些检查,医生可通过其他方法检查特定器官,如膀胱镜检查(膀胱)、乙状结肠镜检查(结肠)或静脉尿路造影(尿路)。
医生通常也会通过成像检查或活检检查淋巴结的扩散情况。了解癌症是否已经扩散到淋巴结以及涉及多少淋巴结,有助于医生预测患者的预后并计划治疗。
宫颈癌的分期从 I 期(早期)到 IV 期(晚期)。分期基于癌肿的转移程度:
I期:癌肿局限于宫颈。
II期:癌症已经扩散到子宫外、阴道上三分之二或子宫外组织,但仍在盆腔内(盆腔包含内部生殖器官、膀胱和直肠)。
III期:癌症已经扩散到整个盆腔和/或阴道下三分之一和/或阻塞输尿管和/或导致肾脏功能障碍和/或扩散到主动脉(体内最大的动脉)附近的淋巴结。
IV期:癌症已经扩散到盆腔外和/或膀胱或直肠或远处的器官。
宫颈癌的预后
宫颈癌的预防
筛查
宫颈癌筛查可有效预防宫颈癌和因该疾病造成的死亡。
两种类型的测试用于筛查宫颈癌:
HPV 测试: 对子宫颈样本进行检测,以确定是否存在导致大多数宫颈癌的 HPV 菌株。
巴氏试验: 在显微镜下检查子宫颈的细胞,以确定是否有癌变或异常。如不经治疗,异常细胞可能发展成癌症(这些细胞称为癌前细胞)。
自从在有这项检查的国家进行巴氏试验以来,宫颈癌造成的死亡人数已下降超过 50%。
建议女性从 21 至 25 岁开始接受宫颈癌筛查。根据年龄和检查类型,通常每 3 至 5 年进行一次筛查检查。
筛查可能在 65 岁后停止,但前提是在过去 10 年内有足够数量的检查结果正常。
如果女性接受过全子宫切除术(手术切除子宫,包括子宫颈)并且没有宫颈癌或癌前病变,则不需要进行 HPV 或巴氏试验。
如果所有女性按照建议进行宫颈癌筛查,则因宫颈癌导致的死亡几乎可以根除。然而,在美国,许多女性没有定期接受检查,在中低收入国家,通常不提供宫颈癌筛查。
HPV 疫苗
HPV 疫苗 人乳头状瘤病毒 (HPV) 疫苗 人乳头状瘤病毒 (HPV) 疫苗有助于预防最有可能引起以下疾病的 HPV 株感染: 女性 宫颈癌、 阴道癌,和 外阴癌 男性 阴茎癌 肛门癌 生殖器或肛门疣 阅读更多 针对导致大多数宫颈癌(以及生殖器疣和其他癌症,包括肛门、阴道、阴茎、喉咙和食道癌症)的 HPV 类型提供免疫。该疫苗有助于预防宫颈癌及其他癌症。
最好在开始活跃的性生活之前接种疫苗,但即使已开始活跃的性生活,也应该接种疫苗。
医生建议儿童在 11 岁或 12 岁接种疫苗,但是儿童可以在 9 岁就接种疫苗。
对于 15 岁以下的人,间隔 6 至 12 个月注射两剂疫苗。
对于 15 至 26 岁的人,接种三剂疫苗。第一剂接种后 2 个月,接种第二剂。最后一剂在第一剂后 6 个月进行接种。
避孕套
性交时正确使用 避孕套 避孕套 工具避孕以物理方式阻止精子到达女性子宫。包括避孕套、隔膜、宫颈帽、避孕凝胶、避孕海绵和杀精剂(泡沫、乳膏和栓剂)。每次性交时,女性或其伴侣都应该使用这些避孕药具。 避孕套由乳胶制成,是一层薄薄的保护的护套,覆盖阴茎。乳胶制成的避孕套是对所有常见性传播感染 (STI) 提供保护的唯一避孕方法,包括细菌导致的性病(例如 淋病和 梅毒)和病毒导致的性病(例如 HPV—— 人乳头状瘤病毒,以及... 阅读更多  有助于防止 HPV 的传播。然而,由于避孕套没有覆盖可能被感染的所有区域,并且 HPV 可以通过外部口腔、生殖器或肛门接触传播,所以避孕套并不能完全防止感染 HPV。
有助于防止 HPV 的传播。然而,由于避孕套没有覆盖可能被感染的所有区域,并且 HPV 可以通过外部口腔、生殖器或肛门接触传播,所以避孕套并不能完全防止感染 HPV。
宫颈癌的治疗
手术、放射疗法和/或化疗
宫颈癌的治疗取决于癌症的分期。可包括手术、放疗和化疗。
癌前病变与早期 I 期宫颈癌
宫颈癌前细胞(宫颈上皮内瘤变)和仅涉及宫颈表面的宫颈癌(早期 I 期)以同样的方式治疗。医生通常可以通过在锥切活检过程中切除部分子宫颈,来完全切除癌症。他们可以使用宫颈环形电切术 (LEEP 环形电切术 有时医生建议进行 筛查测试,这是为了在没有症状的人群中寻找疾病而进行的测试。如果存在与生殖系统相关的症状(妇科症状),可能需要进行检测以确定导致这些症状的疾病( 诊断程序)。 针对女性的两项重要筛查测试是 子宫颈细胞(细胞学)检查,例如巴氏试验或人乳头状瘤病毒 (HPV) 检测,以检查 子宫颈(子宫下部)的癌症 乳房 X 线检查,以检查 乳腺癌 应对有性传播感染(如 衣原体感染或... 阅读更多  )、激光或手术刀。这样的治疗留了患者的生育能力。
)、激光或手术刀。这样的治疗留了患者的生育能力。
如果女性无意保留生育能力,可以切除子宫(子宫切除术 治疗 最常见的子宫癌类型出现在子宫内膜,因此也称为子宫内膜癌。 子宫内膜癌常发生于绝经后女性。 它通常会导致阴道异常出血。 确诊需内膜活检。 治疗通常涉及切除子宫、卵巢和输卵管,有时切除附近的淋巴结,通常随后是放疗,有时是化疗或激素治疗。 阅读更多  )。如果锥切活检后仍残留一些癌症,可进行子宫切除术或再次进行锥切活检。
)。如果锥切活检后仍残留一些癌症,可进行子宫切除术或再次进行锥切活检。
如果早期癌肿已深入到宫颈或血管或淋巴管,则行改良根治性子宫切除术,并切除附近的淋巴结。改良的根治性子宫切除术包括切除子宫颈及其旁边的组织(称为子宫旁组织)。但与标准根治性子宫切除术不同,改良的根治性子宫切除术仅涉及切除一半的子宫旁组织。
淋巴结可通过称为 前哨淋巴结定位 前哨淋巴结定位和清扫术 宫颈癌发生于宫颈(子宫下部)。大部分宫颈癌的病因是人乳头状瘤病毒 (HPV) 感染。 宫颈癌通常由通过性接触传播的人乳头状瘤病毒 (HPV) 导致。 首发症状通常为不规则阴道出血,通常在性活动后,但症状可能要到癌症扩大或扩散后才会出现。 对宫颈刮片(Pap)进行活检,通常可检测是否异常情况。 常规的宫颈刮片检查及HPV疫苗治疗能预防宫颈癌。 阅读更多  的程序检查癌细胞是否扩散。
的程序检查癌细胞是否扩散。
另一种治疗选择是外部放射治疗加在宫颈内放入有放射性的植入物,以破坏癌灶(一种称为“近距离放射治疗术”的内照射治疗)。
放疗 辐射与癌症 放射损伤是由于暴露于电离辐射引起的机体组织损伤。 大剂量电离辐射可导致急性发病,出现造血功能减低以及消化道损害。 大剂量电离辐射也可损伤心脏和血管(心血管系统),脑部以及皮肤。 大剂量和超大剂量放射损伤被称作组织反应。导致明显可见的组织损伤所需放射剂量因组织类型不同而有所差别。... 阅读更多 可刺激膀胱或直肠。因此,之后肠道可能阻塞,膀胱和直肠可能受损。此外,卵巢通常功能停止,阴道变窄。
晚期 I 期和早期 II 期宫颈癌
如果宫颈癌症累及范围超过子宫颈表面,但癌症仍然相对较小,治疗通常是
根治性子宫切除术(子宫切除术加切除周围组织,包括阴道上部和韧带)以及评估淋巴结
子宫切除术通过在腹部开一个大切口(开放性手术),或使用一个细观察管(腹腔镜)和专门的手术器械通过肚脐正下方的小切口进行。研究表明,相比于腹腔镜手术,开放性手术的癌症复发的可能性较低,女性可能活得更长。
另一种治疗选择是外部放射治疗加在宫颈内放入有放射性的植入物,以破坏癌灶(近距离放射治疗术)。
如果癌症已经进展或已经开始在盆腔内扩散,治疗通常为
放射治疗和化疗
通常会保留卵巢,因为宫颈癌不太可能扩散(转移)到卵巢。
如果在手术中医生发现癌症已经扩散到子宫颈外,则不进行子宫切除术,并建议放疗加化疗。
晚期 II 期至早期 IV 期宫颈癌
当宫颈癌在盆腔内进一步扩散或扩散到其他器官时,首选以下治疗:
放疗联合化疗
医生可能会使用 正电子发射断层造影术 正电子发射断层扫描(PET) 正电子发射断层扫描(PET)属于 放射性核素扫描的一类。放射性核素是元素的放射性形式,这意味着它是一个不稳定的原子,通过辐射形式释放能量而变得更稳定。大多数放射性核素会以伽马射线的形式释放高能光子,但PET使用的放射性核素会释放称为正电子的粒子。 在PET中,人体利用(代谢)的葡萄糖或氧等物质会 被放射性核素标记。放射性核素与被标记物质的化合物称为放射活性示踪剂。示踪剂在身体特定组织积聚。一般说来,组织越活跃(比如,使用越多的葡萄糖或氧... 阅读更多  和计算机断层扫描 (PET-CT) 来确定淋巴结是否受累,从而确定放射方向。外照射(从体外针对盆腔)用于缩小癌灶,并治疗可能已转移到周围淋巴结的癌症。然后,在宫颈内放入有放射性的植入物,以破坏癌灶(一种内照射,称为近距离放射治疗术)。
和计算机断层扫描 (PET-CT) 来确定淋巴结是否受累,从而确定放射方向。外照射(从体外针对盆腔)用于缩小癌灶,并治疗可能已转移到周围淋巴结的癌症。然后,在宫颈内放入有放射性的植入物,以破坏癌灶(一种内照射,称为近距离放射治疗术)。
化疗通常联合放疗,通常是为了使肿瘤更容易被放疗损伤。
子宫颈癌广泛扩散或复发
子宫颈癌广泛扩散或复发的主要治疗是
化疗,通常用紫杉醇加顺铂或托泊替康
化疗能缩小癌灶,控制近半数接受治疗患者的癌症播散,但是化疗的有益作用通常仅是暂时的。添加另一种药物(贝伐珠单抗或帕博利珠单抗,用于治疗多种癌症的单克隆抗体)可能会延长几个月的存活时间。
前哨淋巴结定位和清扫术
前哨淋巴结清扫术包括
识别前哨淋巴结(称为定位)
将其切除
检查以确定是否存在癌细胞
为了识别前哨淋巴结,医生向肿瘤附近的子宫颈注射蓝色或绿色染料和/或放射性物质。这些物质标出了从子宫颈到盆腔第一个淋巴结的路径。在手术过程中,医生会检查看起来呈蓝色或绿色或发出放射性信号(通过手持设备检测)的淋巴结。医生切除这个(或多个)淋巴结,并送到实验室检查癌症。如果前哨淋巴结不含癌细胞,则无需切除其他淋巴结(除非它们看起来异常)。
对于患有早期宫颈癌的女性,前哨淋巴结清扫术是切除盆腔淋巴结的替代方案。仅 15% 至 20% 的早期癌症患者的宫颈癌扩散到淋巴结。前哨淋巴结清扫术可以帮助医生限制需要切除的淋巴结数量,有时只需切除一个。切除淋巴结通常会导致诸如组织中液体积聚等问题,这些问题会导致持续肿胀(淋巴水肿)和神经损伤。
宫颈癌后的生育能力和绝经
根治性子宫切除术、化疗和/或放射疗法通常使女性无法怀孕或足月妊娠。但是,如果能够生育对她们很重要,女性应该与医生交谈,并得到尽可能多的信息,了解治疗对生育的影响,以及她们是否能够接受不会导致未来无法怀孕的治疗。
对于低危、早期宫颈癌且希望保留生育能力的女性,可进行锥形活检(锥形切除术)。在此手术之前,医生会检查癌症是否已扩散到盆腔淋巴结。如果癌症未扩散,医生可以通过在锥切活检过程中切除部分子宫颈,来完全切除癌症。
如果患有早期宫颈癌的女性希望保留生育能力,可以进行一种不同的癌症治疗,称为根治性子宫颈切除术(保留生育能力的治疗)。广泛的宫颈切除包括切除宫颈,宫颈周围组织,阴道上段,盆腔淋巴结。要切除这些组织,医生可以执行以下操作之一:
进行开放性手术
使用腹腔镜,将其通过肚脐下方的小切口插入,然后将器械穿过腹腔镜,有时需要机器人的协助(腹腔镜手术)
通过阴道切除组织(阴道手术)
然后将子宫重新连接到阴道的下部。因此,女性仍然可以怀孕。但是,胎儿必须通过剖腹产取出。
对于许多早期宫颈癌患者来说,宫颈切除术似乎和根治性子宫切除术一样有效。
如果绝经前女性正在接受放疗,医生会讨论保护卵巢的选择,以避免导致过早绝经。在盆腔放疗之前,可能会将卵巢移动到放射场外(卵巢固定术),以避免暴露于辐射下。
了解更多信息
以下是可能对您有帮助的英文资料。请注意,本手册对该资料中的内容不承担责任。
美国国家癌症研究所:子宫颈癌:本网站提供了有关宫颈癌的一般信息的链接,以及有关原因、预防、筛查、治疗和研究以及应对癌症的信息的链接。











