肝脏分泌过多的胆固醇,其与胆汁一同流入胆囊后,多余的胆固醇会形成固体颗粒并积聚。
胆囊结石有时可引起上腹部疼痛,并持续数小时。
超声检查对于胆囊结石的诊断非常准确。
如果胆囊结石引起反复的疼痛或者引发了其他的问题,那么应该切除胆囊。
胆囊是一个体积较小的、梨形的囊性器官,它位于肝的下方。它贮存胆汁,胆汁是由肝脏产生的可帮助消化的一种液体。当需要胆汁时,通常是当人们进食时,胆囊收缩挤压胆汁使其经胆管流入小肠。(另见 胆囊和胆管疾病概述 胆囊和胆管疾病概述 胆汁是由肝脏所产生的一种黄绿色的黏稠液体。胆汁有助于胆固醇、脂肪和脂溶性维生素从肠道的吸收从而参与消化过程。胆汁可以帮助胆固醇,脂肪和脂溶性维生素更容易被小肠所吸收;胆汁还可以帮助清除特定废物(主要是胆红素和多余的胆固醇)。 胆道包含小管道(胆管),能把胆汁从肝脏运送到胆囊,然后再将胆汁运输到小肠。... 阅读更多 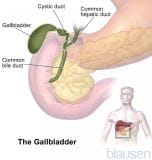 以及图)
以及图)
大部分胆囊和胆管的问题都源于胆囊结石。以下是胆囊结石形成的危险因素:
女性
老年人
美洲印第安人
肥胖
体重快速下降(极低热量饮食或减肥手术)
典型的西方饮食
胆囊结石家族史
在美国,超过 15% 的 60 至 75 岁人群患有胆结石。
胆囊内的胆石(也称为“胆石病”)有时会进入胆管内,或者胆管内会形成结石。(称为“胆总管结石病”)。这些石头有时可导致胆管的阻塞。
大部分胆囊结石不引起症状。但是如果症状或者其他问题出现,必须要进行治疗。每年有 50 万以上的人作胆囊切除手术。
什么是胆结石?
胆囊结石通常主要由胆汁中结晶化的胆固醇构成。它们形成于胆囊中,但可能离开胆囊停留在胆管、胆总管或乏特氏壶腹内。 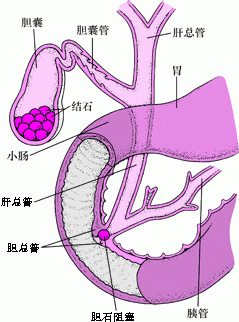 |
在西方国家,大多数胆石的主要成分是胆固醇,它是一种脂质,可溶于胆汁,但不溶于水。当肝脏分泌了过多的胆固醇时,在胆汁中它处于过饱和状态,多余的胆固醇就析出成为固体颗粒(胆固醇结晶)。这些微小晶体在胆囊中积聚成块,并形成胆囊结石。
其他类型胆囊结石的形成方式相同,但固体颗粒为钙化合物或胆红素(胆汁中的主要色素)。有些胆石由胆红素构成,称为胆色素胆石,它在胆囊中是黑色的,在胆管中可呈棕色。 酒精性肝病 酒精相关性肝病 酒精相关性肝病是长期过量饮酒导致的一种肝脏损害。 一般来说,摄入的酒精量(数量、频率和时间)决定肝脏损害的风险和程度。 肝脏损害最初并无征兆,随后则可能伴有发热、黄疸、疲劳、肝脏压痛、疼痛及肿大等症状,更为严重者则会出现如消化道出血和脑功能退化等问题。... 阅读更多  和/或肝硬化、老年或者 溶血性贫血 自身免疫性溶血性贫血 自身免疫性溶血性贫血是一组疾病,其共同特征是免疫系统功能障碍,导致生成会把红细胞当成体内异物进行攻击的自身抗体。 部分患者没有症状,另一些有疲劳、气短和苍白。 严重时可导致黄疸或者脾脏肿大(脾大)引起的腹部不适和饱胀感。 血液检查可以发现贫血及确定自身免疫反应的原因。 治疗方法是使用皮质类固醇或其他可抑制免疫系统的药物,有时需实施脾切除术(手术切除脾脏)。 阅读更多 (当人体过早破坏红细胞时出现)患者更易发生黑色色素结石。当胆囊或胆管发炎或感染或胆管狭窄时,可形成棕色色素结石。
和/或肝硬化、老年或者 溶血性贫血 自身免疫性溶血性贫血 自身免疫性溶血性贫血是一组疾病,其共同特征是免疫系统功能障碍,导致生成会把红细胞当成体内异物进行攻击的自身抗体。 部分患者没有症状,另一些有疲劳、气短和苍白。 严重时可导致黄疸或者脾脏肿大(脾大)引起的腹部不适和饱胀感。 血液检查可以发现贫血及确定自身免疫反应的原因。 治疗方法是使用皮质类固醇或其他可抑制免疫系统的药物,有时需实施脾切除术(手术切除脾脏)。 阅读更多 (当人体过早破坏红细胞时出现)患者更易发生黑色色素结石。当胆囊或胆管发炎或感染或胆管狭窄时,可形成棕色色素结石。
这些石头可位于胆囊中或者进入胆管。石头可导致胆囊管、胆总管或者十二指肠乳头部位(胆总管和胰管汇合处)梗阻。大多数进入胆管的胆固醇结石都是来自于胆囊。
任何胆管的狭窄都可以诱发梗阻或者使胆汁的流速减缓,胆汁流速减缓或受阻可导致细菌感染。
有时胆固醇的微小颗粒、钙盐、胆红素和其他物质相聚集,但不形成石头,我们称之为“胆泥”。当胆汁在胆囊中停留时间过长时,可形成胆泥,如在孕期出现的胆泥;若胆泥自行分解,通常可消失,如当妊娠结束时。但胆泥可发展为胆囊结石或进入并阻塞胆道。
胆结石的症状
大约 80% 胆石症患者可多年不出现任何症状,特别是当结石一直位于胆囊内时。
胆囊结石可引发疼痛。疼痛通常发生在结石由胆囊进入胆囊管,胆总管或者十二指肠壶腹,并且导致胆管阻塞时。然后胆囊出现肿大,引起的疼痛成为胆绞痛。疼痛可出现在上腹部,常常位于右侧肋缘下,有时很难精确定位,尤其是糖尿病患者或者老年人中。疼痛的程度在 15 分钟到 1 小时内逐渐加重,然后保持稳定达 12 小时。这种疼痛通常非常剧烈,直到送患者去急诊科去寻求缓解。一旦疼痛开始消退,通常会在 30 至 90 分钟内,转变为钝痛。患者一般会有恶心、呕吐的症状。
吃的过饱可能诱发胆绞痛,不管是否为高脂肪食物。胆囊结石不会产生打嗝或腹胀。
尽管大多数胆绞痛可以自行解决,但是仍有 20%~40% 的患者每年会出现疼痛的复发,或者出现其他的并发症。在没有发病时,患者通常感觉良好。
胆总管或者乏特氏壶腹的梗阻相比胆囊管的阻塞更加严重。胆管梗阻可使胆管拓宽(扩张),也会引起发热、寒战和 黄疸 成年人黄疸 黄疸患者的眼白和皮肤通常看起来发黄。血液中存在较多的胆红素(一种黄色的色素)时就会产生黄疸,这是一种被称为高胆红素血症的疾病。 (也请参见 肝病概述和 新生儿黄疸。) 这张照片显示眼睛和皮肤发黄(黄疸)。 在回收衰老或受损血红细胞的正常过程中,当血红蛋白(红细胞中携带氧的部分)分解时,就会形成胆红素。胆红素被血液带至肝脏,然后随胆汁(由肝脏产生的消化液)一起排泄。然后胆红素再通过胆管进入消化道,以便从身体内被清除。大部分胆红素通过粪便排... 阅读更多  (皮肤和眼白黄染)。这些症状的合并出现也暗示了一种严重感染的发生,称为急性胆管炎。细菌可在血流中播散,从而导致机体其他部位的严重感染(脓毒症 脓毒症和感染性休克 脓毒症是对 菌血症或其它感染的严重的全身性反应,加上机体重要系统的功能障碍或衰竭。感染性休克是由于脓毒症导致的危及生命的低血压( 休克)和器官衰竭状态。 通常,脓毒症由某些细菌感染引起,有时在医院获得。 某些状态(如免疫功能低下),某些慢性疾病,人工关节或人工心脏瓣膜,以及某些心脏瓣膜异常,均会使脓毒症发生风险增加。 首先,患者体温升高(或者有时下降),有时寒战和无力。 当脓毒症恶化时,心率加快,呼吸急促,意识错乱,血压下降。 阅读更多 )。它也会导致 肝脏形成脓包(脓肿) 症状 。
(皮肤和眼白黄染)。这些症状的合并出现也暗示了一种严重感染的发生,称为急性胆管炎。细菌可在血流中播散,从而导致机体其他部位的严重感染(脓毒症 脓毒症和感染性休克 脓毒症是对 菌血症或其它感染的严重的全身性反应,加上机体重要系统的功能障碍或衰竭。感染性休克是由于脓毒症导致的危及生命的低血压( 休克)和器官衰竭状态。 通常,脓毒症由某些细菌感染引起,有时在医院获得。 某些状态(如免疫功能低下),某些慢性疾病,人工关节或人工心脏瓣膜,以及某些心脏瓣膜异常,均会使脓毒症发生风险增加。 首先,患者体温升高(或者有时下降),有时寒战和无力。 当脓毒症恶化时,心率加快,呼吸急促,意识错乱,血压下降。 阅读更多 )。它也会导致 肝脏形成脓包(脓肿) 症状 。
结石导致乏特氏壶腹梗阻,同样也可引起胰管的阻塞,导致胰腺的炎症(胰腺炎 胰腺炎概述 胰腺炎是指胰腺发炎。 胰腺是一个叶形器官,约 13 厘米(约 5 英寸)长。胰腺被胃下缘和十二指肠(小肠第一段)所包绕。 胰腺有三个主要功能: 分泌含有消化酶的胰液进入十二指肠 分泌胰岛素和胰高血糖素,这两种激素可帮助调节血糖水平 阅读更多 )和疼痛。
胆囊结石诱发的胆囊炎症可侵蚀胆囊壁,有时会导致穿孔。穿孔会使胆囊的内容物漏出到整个腹腔,引发严重的炎症(腹膜炎)。巨大的胆囊结石进入小肠后可导致肠梗阻,称为“胆石性肠梗阻”。虽然罕见,但这种并发症更容易出现在老年人中。
胆结石的诊断
超声检查或其他成像检查
若患者出现典型上腹痛(由胆囊肿胀引起)的症状,医生应怀疑胆囊结石的可能。有时患者因其他原因行腹部超声检查时,会发现胆囊结石的存在。
超声检查 超声检查 肝脏、胆囊和胆管影像学检查包括超声检查、放射性核素扫描、计算机断层扫描 (CT)、磁共振成像 (MRI)、内镜逆行胰胆管造影 (ERCP)、经皮肝穿刺胆管造影、术中胆管造影和单纯的 X 光检查。 (也请参见 肝脏和胆囊概述。) 超声扫描利用声波提供肝脏、胆囊和胆道的影像。经腹超声检查对仅影响肝脏局部部位的异常结构(如肿瘤)的检测效果,优于对 肝硬化(严重的肝脏瘢痕形成)或 脂肪肝(肝内脂肪过多)等均质性地影响整个肝脏的异常病变的检测效果... 阅读更多 是首选检查。它诊断胆囊结石的准确率为 95%。对于胆管结石来说,它的准确性略低,但它可以观察到由于梗阻所导致的胆管的扩张。其他诊断方法是必要的。它们包括
磁共振成像 (MRI) 磁共振成像 肝脏、胆囊和胆管影像学检查包括超声检查、放射性核素扫描、计算机断层扫描 (CT)、磁共振成像 (MRI)、内镜逆行胰胆管造影 (ERCP)、经皮肝穿刺胆管造影、术中胆管造影和单纯的 X 光检查。 (也请参见 肝脏和胆囊概述。) 超声扫描利用声波提供肝脏、胆囊和胆道的影像。经腹超声检查对仅影响肝脏局部部位的异常结构(如肿瘤)的检测效果,优于对 肝硬化(严重的肝脏瘢痕形成)或 脂肪肝(肝内脂肪过多)等均质性地影响整个肝脏的异常病变的检测效果... 阅读更多 和 计算机断层扫描 (CT) CT 肝脏、胆囊和胆管影像学检查包括超声检查、放射性核素扫描、计算机断层扫描 (CT)、磁共振成像 (MRI)、内镜逆行胰胆管造影 (ERCP)、经皮肝穿刺胆管造影、术中胆管造影和单纯的 X 光检查。 (也请参见 肝脏和胆囊概述。) 超声扫描利用声波提供肝脏、胆囊和胆道的影像。经腹超声检查对仅影响肝脏局部部位的异常结构(如肿瘤)的检测效果,优于对 肝硬化(严重的肝脏瘢痕形成)或 脂肪肝(肝内脂肪过多)等均质性地影响整个肝脏的异常病变的检测效果... 阅读更多 ,用于检查胆囊结石
超声内镜检查 (EUS) 是利用一个前端安装有微型超声仪器的内镜,从口腔进入胃,然后进入小肠进行检查。从而接近胆囊和胆管,其显示的结构成像比标准超声术更佳。
ERCP 手术是通过一根带手术附件的柔性可视导管(内镜),经口插入,向下经食管、胃进入小肠(参见图)。一根细导管穿过内镜进入小肠与胆总管和胰管之间的开口,向上进入胆总管。然后通过导管将 X 光下可见的不透射线的造影剂注入胆管,在 X 光下成像,以探查异常病灶。
可行血液检查,以评估肝功能是否正常、有无损伤(肝脏检测 肝脏血液检测 肝脏检测是一种血液检查,是以一种非侵入性方式来筛查一些肝脏疾病(例如,输血性 肝炎),并衡量肝脏疾病的严重程度和进展情况,以及对治疗的反应。 实验室检查通常可有效检测以下项目: 检测肝脏炎症、损害或功能障碍 评估 肝损伤的严重程度 监测肝病病程和患者对治疗的反应 阅读更多 )。血液检查结果通常是正常的,除非结石梗阻在胆管。若结石梗阻在胆管,结果通常是异常的,这表明胆汁淤滞在肝脏中(胆汁淤积 胆汁淤积 胆汁淤积是胆汁流出受阻或减少。胆汁是由肝脏产生的消化液。 肝脏、胆管或者胰腺的疾病可导致胆汁淤积。 皮肤和巩膜发黄、皮肤瘙痒、尿色加深、粪便颜色变浅及气味恶臭。 需要进行实验室检查和影像检查以明确病因。 根据病因进行治疗,但是药物可以帮助缓解瘙痒。 阅读更多 )。结果往往包括胆红素和某些肝脏酶增加。
胆结石的治疗
手术切除胆囊(胆囊切除术)
有时使用药物溶解胆结石
有些情况下胆结石可以通过内镜逆行胰胆管造影 (ERCP) 清除
不引起症状的胆石症不需要治疗。如果胆石症引发疼痛,需要改变饮食结构(例如,行低脂饮食),往往会有所帮助。
胆囊结石
若胆囊结石引起剧烈、反复发作性疼痛,医生可建议手术切除胆囊(胆囊切除术)。胆囊切除会防止胆绞痛的发生,同时并不会引起消化不良。术后不需要专门的饮食限制。胆囊切除术中,医生需探查胆总管是否也合并有结石。
大约 90% 的胆囊切除术可以用称为腹腔镜的内视镜完成。该方法是经腹壁的小切口,通过插入腹腔镜。和外科手术器械,切除胆囊。腹腔镜胆囊切除术减少了术后的不适感,缩短了住院时间,提供更好的美容效果,减少了恢复时间。
另一种切除胆囊的方式是开腹手术,它需要在腹部切开一个大的切口。
或者,胆囊结石也可用某些口服药物溶解,如胆汁酸(熊去氧胆酸)。这种药物可在 6 个月内溶解微小结石。较大结石需要 1 到 2 年才会溶解。很多结石并不会溶解。药物溶石在胆固醇型结石以及胆囊管不存在梗阻时最有效。即使结石都成功地被溶解了,但是仍有半数的患者在5年内会复发。这种治疗方法的应用范围有限,医生主要在具有严重手术风险的患者(例如存在严重病况的患者——参见 手术危险性 手术风险 手术这一术语传统上用于描述涉及手工切除或缝合组织以治疗疾病、损伤或畸形的操作(称为外科手术)。然而,随着手术技术的进步,手术的定义比以前要复杂得多。有时会使用激光、辐射或其它技术(而非手术刀)来切除组织,伤口不需缝合即可闭合。 在现代医疗护理中,并非总能容易地区分外科手术和内科手术(通常被认为并不涉... 阅读更多 )中推荐使用。
熊去氧胆酸(一种口服药物)可帮助肥胖人群在因减肥手术或采用极低热量饮食而体重迅速下降时预防结石形成。
胆管结石
胆管中的大多数结石可在 ERCP 期间清除(见图)。在此过程中,医生采用一种器械经内镜切开奥狄氏括约肌(胆总管与小肠相连的部位),称为内镜下括约肌切开术。有时,胆管端部也被切开并加宽。在行括约肌切口术后,如果结石不能自行溢出至小肠,可通过内镜插入前端带有小网篮的导管,将结石套住并从胆管中取出。括约肌被切开后,可使胆总管末端的开口增大,以便让将来所形成的结石更容易进入小肠。这项技术无法取出胆囊中的结石。
ERCP 结合“内镜下括约肌切开术”,成功率可达90%。它远比开腹手术安全。不到 1% 的患者因该手术而死亡,高达 7% 的患者在 ERCP 结合内镜下括约肌切开术后不久会出现并发症。这些并发症包括胰腺炎症(胰腺炎 胰腺炎概述 胰腺炎是指胰腺发炎。 胰腺是一个叶形器官,约 13 厘米(约 5 英寸)长。胰腺被胃下缘和十二指肠(小肠第一段)所包绕。 胰腺有三个主要功能: 分泌含有消化酶的胰液进入十二指肠 分泌胰岛素和胰高血糖素,这两种激素可帮助调节血糖水平 阅读更多 )、少见的出血和胆管穿孔或感染。随后在一些患者中,胆管会变窄(称为胆管狭窄)。当胆管变窄时,胆管内更易形成结石,进而造成胆管内更多堵塞。
大多数行 ERCP 和内镜下十二指肠约肌切开术的患者需要后期行胆囊切除术,通常可行腹腔镜胆囊切除术。如果继续保留胆囊,胆囊中的结石会再次进入胆管,导致反复的胆管梗阻。
了解更多信息
以下是可能对您有帮助的英文资料。请注意,本手册对该资料中的内容不承担责任。
国际胃肠病基金会 (IFFGD): 可帮助胃肠疾病患者管理自己健康的可靠资源。
美国国家糖尿病、消化系统和肾脏疾病研究所 (NIDDK):有关消化系统如何运作的综合信息,以及链接至相关主题,例如研究和治疗方案。






