少尿指成人24小时尿量<500mL或成人、儿童尿量<0.5mL/kg/h(新生儿<1mL/kg/h)。
少尿的病因
少尿病因通常分为三类:
肾前性(与血流相关)
肾性(肾脏自身疾病)
肾后性(流出道梗阻)
虽然少尿有许多原因(见 急性肾损伤 急性肾损伤 急性肾损伤是指肾功能在数日至数周内迅速下降,引起血中含氮产物堆积(氮质血症)伴或不伴尿量减少。急性肾损伤常由严重创伤、疾病或手术导致肾脏灌注不足引起,但部分情况下则由快速进展的内源性肾脏病引起。 症状可包括厌食、恶心和呕吐。 如果这种情况未得到治疗,可能会发生癫痫和昏迷。常很快发生水、电解质和酸碱紊... Common.TooltipReadMore ),但大部分住院患者的急性少尿为几种常见病因所致(见表 少尿症的一些原因 少尿的病因 ![]() )。
)。
少尿的评估
病史
如果患者诉有明显的排尿急迫感,考虑有尿路梗阻,如果诉口渴但无尿意提示容量不足; 对于行动迟缓(假设带有导尿管)且血压正常患者,如果尿量突然减少预示导尿管堵塞或移位;如果尿量逐步减少则 急性肾小管坏死 急性肾小管坏死(ATN) 急性肾小管坏死(ATN)是以急性小管细胞损伤和功能障碍导致的 肾脏损伤。常见的病因是低血压或脓毒症导致的肾脏低灌注以及肾毒性药物。临床表现多无症状,除非出现肾衰竭。当低血压、严重败血症,或接触药物后出现氮质血症则需怀疑该诊断,且可通过实验室检查和对扩容治疗的反应与肾前性氮质血症相鉴别。治疗方法为对症处理。 (参见 小管间质疾病概要。) 急性肾小管坏死中的肾小管损伤可能在组织学上表现为再生扁平的肾小管上皮,没有坏死,如肾小球右侧所示,起泡... Common.TooltipReadMore 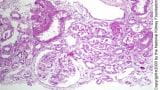 或肾前性因素可能较大。
或肾前性因素可能较大。
患者近期的诊疗信息有助于诊断,如近期血压记录、有无手术、药物和造影剂使用情况。近期有手术或外伤史者可能存在血容量不足。严重挤压伤、深部电击伤或中暑要考虑 横纹肌溶解 横纹肌溶解 横纹肌溶解症是一种涉及骨骼肌组织破坏的临床综合征。症状和体征包括肌肉无力,肌痛和红棕色尿液,尽管该三联征在患者中仅占不到10%。横纹肌溶解症的诊断根据病史和实验室检测发现肌酸激酶(CK)升高,通常高于正常上限的5倍。治疗是支持性的,包括静脉输液以及对诱因和随之而来的并发症的治疗。 及时识别和治疗横纹肌溶解症至关重要,因为严重的疾病可能与危及生命的 急性肾损伤(AKI)和电解质失衡有关。... Common.TooltipReadMore 。
体格检查
检查生命体征,尤其是低血压、心动过速(提示 低血容量 细胞外液容量过低 容量耗竭或细胞外液(ECF)容量降低,是体内总钠量丢失的结果。病因包括呕吐、出汗、腹泻、烧伤、利尿剂和肾衰竭。临床特征包括皮肤饱满度较差、黏膜干燥、心动过速、及体位性低血压。诊断是基于临床的。 治疗方法为补充钠和水。 亦见于 水钠平衡及 体液容量失调 因为水通过被动渗透穿过体内的质膜,主要细胞外阳离子(钠)的损失会迅速导致细胞外液 (ECF) 和细胞内 (ICF) 空间的水分流失。... Common.TooltipReadMore 或 脓毒症 概述 脓毒症是一种威胁到生命的器官功能障碍综合征,感染后机体调节异常是发病的关键。脓毒性休克时,组织灌注显著下降,可发生急性的多脏器功能衰竭,包括肺、肾脏和肝脏。对于免疫正常患者,常见病因包括各种革兰氏阳性和革兰氏阴性细菌。对于免疫功能受损患者,病因可能是不常见的细菌或真菌。症状包括发热、低血压、少尿和意... Common.TooltipReadMore )、发热(提示脓毒症)。注意有无局部感染和心力衰竭的征象。膀胱明显膨胀提示出口存在阻塞。膀胱充盈提示尿路梗阻,肌红蛋白尿则尿液呈棕褐色。
检验
对于留置导管(和行回肠膀胱术)的病人,在检查前,先冲洗导管确认是否通畅,该步骤可能会解决部分问题。 多数患者的病因显而易见,如休克、脓毒症;对临床表现复杂者,需要区分肾前性和肾性少尿(如急性肾小管坏死)原因。对无导尿管者可考虑留置导尿,利于诊断、治疗梗阻和持续监测尿量。
如果有中心静脉或肺动脉导管,中心静脉压(见 终点监测 液体复苏的终点和监测 与严重血管内容量不足一样(如腹泻、热休克),几乎所有循环 休克状态均需要大量的静脉补液。血管内容量不足先由血管收缩代偿,数小时后将血管外液体转移至血管内,通过消耗体液总量来维持循环容量。然而这种代偿不能弥补容量大量丢失。 见 体液代谢 有关维持液体需求的讨论;见 儿童脱水和补液治疗 关于轻度脱水的讨论。 复苏液的选择取决于容量缺失的原因。 红细胞的丢失使血液携氧能力下降。然而机体通过增加心排出量来维持氧的输送... Common.TooltipReadMore )或 肺动脉楔压 肺动脉闭塞压(肺动脉楔压) 对危重病人的一些监测依赖于直接观察和体检,而且是间歇性的,频率取决于病人的病情。由需要特殊培训和经验才能操作的复杂设备提供的其他监测是持续不断的。如果超出某些生理参数,大多数此类设备会发出警报。每个重症监护室(ICU)都应严格遵循报警的处理步骤。 监测通常包括生命体征(体温、血压、脉搏和呼吸率)的监测、液体出入量以及颅内压和/或体重。 血压可以通过自动血压计记录,也可以使用动脉导管进行连续血压监测。... Common.TooltipReadMore  有助于判断容量状态(有肺动脉导管者可以了解心输出量状态)。当然,临床医生不会单为急性少尿而放置导管,除非还有其他适应证。对于没有容量过多表现的患者,可选用静脉快速输注500mL生理盐水(儿童20mL/kg),如尿量增加提示肾前性因素。应检测血清电解质如钠、血尿素氮和肌酐,以帮助确定少尿的原因。 血清 BUN 与肌酐的高比率(例如,> 20:1)提示肾前性原因。
有助于判断容量状态(有肺动脉导管者可以了解心输出量状态)。当然,临床医生不会单为急性少尿而放置导管,除非还有其他适应证。对于没有容量过多表现的患者,可选用静脉快速输注500mL生理盐水(儿童20mL/kg),如尿量增加提示肾前性因素。应检测血清电解质如钠、血尿素氮和肌酐,以帮助确定少尿的原因。 血清 BUN 与肌酐的高比率(例如,> 20:1)提示肾前性原因。
计算血浆和尿中钠浓度的钠排泄分数(FENa)有助于用以下公式来区分肾前状态和急性肾小管坏死:

FENa 比率 > 2%通常提示急性肾小管坏死。
FENa比率<>
FENa比率介于1%和2%之间与急性肾小管坏死或肾前状态一致。
如果患者正在服用利尿剂,计算尿素排泄分数 (FEUrea) 有助于区分肾前状态和急性肾小管坏死,计算公式如下:
FEUrea比率> 50%通常表示急性肾小管坏死。
FEUrea比率< 35% 通常表示肾前状态。
FEUrea比率介于35%和5%之间与急性肾小管坏死或肾前状态一致。
少尿的治疗
治疗确定的病因;解除流出道梗阻、容量替代、使心输出量恢复正常。肾毒性药物经肾给药或停药,并用另一种药物替代。避免低血压以防止肾脏进一步受损。当肾功能损害已不可逆时,应予 肾脏替代治疗 肾脏替代治疗概要 肾脏替代治疗(RRT)可对 肾衰竭患者的非内分泌性肾脏功能进行替代,有时还可用于治疗某些形式的中毒。技术包括 连续性血液滤过和血液透析、 间歇性血液透析 及 腹膜透析。所有治疗方式均利用跨通透膜的透析和滤过从血中交换溶质和清除水分。 RRT不能纠正肾衰竭时的内分泌异常(促红细胞生成素和... Common.TooltipReadMore ,如连续静脉血液滤过或血液透析。
关键点
少尿的原因分为:肾血流量减少、肾功能不全和尿道梗阻。
病史和体检常常能提示发病机制(如,近期低血压、使用肾毒性药物)。
测量血清电解质、血尿素氮和肌酐。
测量尿钠和肌酐浓度。如果不能够确定是肾前性或肾性原因,则计算钠排泄分数;如果比值<1考虑肾前性因素,比值>2表示急性肾小管坏死,比值介于1%~2%之间则不能确定。
对于服用利尿剂的患者,测量尿液和血浆的尿素以及尿液和血浆的肌酐并计算尿素排泄分数以确定病因是肾前性还是肾性; <35%表示为肾前性病变; >50%表示为急性肾小管坏死; 35% 到 50% 表示病因不明