自身免疫疾病 自身免疫性疾病 自身免疫性疾病(autoimmune disorders)中,免疫系统针对内源性抗原产生自身抗体。可能与以下 过敏反应类型有关: II型:抗体包被的细胞,如同其他被包被的外源性颗粒,可以激活 补体系统,导致组织损伤 III型:损伤机制与抗原抗体复合物沉积有关 IV型:损伤由T细胞介导 (见 过敏和过敏性疾病概述) Common.TooltipReadMore 在女性中是普通疾病的5倍,并且育龄年龄期间,发病率处于峰值。 因此,这些疾病在孕妇中普遍发生。
妊娠期抗磷脂抗体综合征
抗磷脂综合征 抗磷脂综合症(APS) 抗磷脂抗体综合征是一种自身免疫性疾病,其患者可对磷脂结合蛋白产生自身抗体。 可能发生静脉血栓或动脉血栓。病理生理学机制尚未明确。诊断需通过血液学检查加以明确。 抗凝常用于预防和治疗。 也见于 血栓性疾病的概述 抗磷脂抗体综合征(APS)是一种 自身免疫性疾病,包括血栓栓塞和直接针对一种或多种磷脂结合蛋白(如,beta2-糖蛋白I、凝血酶原、膜联蛋白A5)的抗体所造成的死胎(妊娠期)。... Common.TooltipReadMore (APS)是一种自身免疫性疾病,易导致患者血栓形成,并使怀孕期间风险增加
APS是由于对自身磷脂结合蛋白产生抗体,而磷脂结合蛋白可防止过度凝血激活
诊断
抗磷脂抗体的测定
临床标准
有以下病史的妇女应怀疑患有抗磷脂抗体综合征:
≥1次无法解释的病态妊娠或≥3次无法解释的流产
既往患有不能解释的静脉血栓栓塞
妊娠期新发动脉或静脉血栓栓塞
测定循环抗磷脂抗体水平(抗心磷脂抗体,B-2糖蛋白I,狼疮抗凝物),若间隔12周≥2次阳性,则可诊断抗磷脂综合征。
诊断抗磷脂综合征,除上述实验室标准≥1项外,还需要≥1项临床标准。 临床标准可以是血管事件(任何组织此前有过无法解释的动脉或静脉血栓栓塞)或与妊娠相关。 妊娠相关的诊断标准包括:
发生无法解释的孕龄≥10周的形态正常的胎儿(通过超声检查或直接检查)死亡,≥1次
由于子痫或严重先兆子痫或胎盘功能不全,发生妊娠≤34周的形态正常的新生儿早产,≥1次
妊娠≤10周的无法解释的连续自然流产≥3次,排除孕妇解剖、激素异常及双亲染色体异常等病因所致
治疗
抗凝血剂和低剂量阿司匹林预防
抗磷脂综合征的女性在妊娠期间通常需要预防性抗凝血剂和低剂量阿司匹林治疗,并持续到产后6周
妊娠期免疫性血小板减少
免疫性血小板减少性紫癜 免疫性血小板减少性紫癜(ITP) 免疫性血小板减少症 (ITP) 是一种出血性疾病,通常没有贫血或白细胞减少症。 成年患者通常为慢性,而儿童常是急性和自限性。在没有其他原发疾病时,脾脏大小是正常的。诊断通常是临床的,基于排除血小板减少症的其他原因(例如,HIV感染和丙型肝炎感染)。治疗包括糖皮质激素、脾切除、免疫抑制剂和血小板生成素受体激动剂或者脾酪氨酸激酶抑制剂fostamatinib。对于致命的出血,可单独或联合使用血小板输注、静脉滴注糖皮质激素、静脉给予抗免疫球蛋... Common.TooltipReadMore 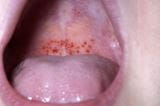 (ITP),通过母体抗血小板IgG介导,在妊娠期趋于恶化,并且增高母体发病率的风险。
(ITP),通过母体抗血小板IgG介导,在妊娠期趋于恶化,并且增高母体发病率的风险。
皮质类固醇可以降低IgG水平,并可使大部分患者的病情得到缓解,但是仅有50%的患者病情能获得持久改善。 免疫抑制剂治疗和血浆置换能够更进一步降低IgG,增加血小板计数。 罕见的,难治性病例需要进行脾切除术;最好在中孕期进行,这样就可以有约80%的女性病情获得持续性缓解。
静脉注射免疫球蛋白能够显著增加血小板计数,但是却是短暂性的,以便产妇可以在低血小板计数的情况下分娩。 血小板输注指征仅限于:
血小板计数<50,000/mcL的情况下可以剖宫产分娩。
血小板计数<10,000/mcL的情况下可以阴道分娩。
虽然抗血小板IgG能够穿过胎盘,但是却很少导致胎儿或新生儿血小板减少症。 产妇抗血小板抗体水平(通过直接或间接试验测量)不能预测胎儿是否受累。 虽然母体患ITP,但是新生儿颅内出血的风险并不受分娩方式或产伤影响。 因此,目前通行的做法是阴道分娩,不需要定期常规测定胎儿血小板计数,有产科指证可行剖宫产术。
妊娠期重症肌无力
妊娠期重症肌无力 重症肌无力 重症肌无力的特点是由自身抗体和细胞介导的乙酰胆碱受体破坏引起的间歇性肌肉无力和易疲劳。本病可在任何年龄起病,但常见于年轻女性和老年男性。其症状可在运动后加重,休息后缓解。通过测量血清乙酰胆碱受体(AChR)抗体水平、肌电图和床边试验(冰袋试验、休息试验)进行诊断。治疗包括抗胆碱酯酶药物、免疫抑制剂、糖皮质激素、血浆置换和胸腺切除等。 (也见于 周围神经系统疾病概述。) 重症肌无力最常见于20到40岁的女性以及50至80岁的男性,但它可能... Common.TooltipReadMore 在妊娠不同时期其症状是不同。 频繁发作的急性肌无力需要增加抗胆碱酯酶类药物的剂量(如新斯的明),而这类药物能造成胆碱能过剩的症状(如腹痛、腹泻、呕吐、愈加乏力);出现这种情况,就需要阿托品。 有时,肌无力对标准治疗方案无反应,就需要皮质类固醇或免疫抑制剂。
分娩过程中,产妇可能需要辅助通气,对抑制呼吸的药物(如镇静药、阿片类药物、硫酸镁)极度敏感。 因为肌无力产生的免疫应答IgG可以穿过胎盘,所以有20%的新生儿会发生短暂的肌无力,甚至母亲没有胸腺切除术也会如此。
孕期类风湿性关节炎
类风湿性关节炎(RA) 类风湿关节炎(RA) 类风湿关节炎(rheumatoid arthritis)是一种主要累及关节的慢性系统性自身免疫性疾病。类风湿关节炎的关节破坏由细胞因子、趋化因子和金属蛋白酶介导。 对称性外周关节炎(如腕关节和掌指关节)是类风湿关节炎的主要特征,受累关节结构进行性破坏,并常伴有全身症状。诊断依靠特异性的临床表现、实验室检查和影像学特征。治疗包括药物、功能锻炼,有时需外科手术。改善病情的抗风湿药物有助于减轻症状,减缓疾病进展。... Common.TooltipReadMore  可以在妊娠期发生,而更经常的情况是在产后期间发生。 原有的RA在妊娠期一般暂时消退。 胎儿一般不会受到特别影响,但是如果女性的髋关节或腰椎被累及,那么分娩会非常困难。
可以在妊娠期发生,而更经常的情况是在产后期间发生。 原有的RA在妊娠期一般暂时消退。 胎儿一般不会受到特别影响,但是如果女性的髋关节或腰椎被累及,那么分娩会非常困难。
如果女性在妊娠期进展为RA爆发,那么一线治疗要从强的松开始。 对于难治性病例,需要其他免疫抑制剂。
妊娠期系统性红斑狼疮(SLE)
系统性红斑狼疮(SLE) 系统性红斑狼疮(SLE) 系统性红斑狼疮 是一种慢性的累及多系统的炎症性疾病,病因为自身免疫性,主要发生于年轻女性。常见表现可包括多关节痛和关节炎、雷诺综合征、面颊及其他部位皮疹、胸膜炎或心包炎、肾脏或中枢神经系统受累以及自身免疫性细胞减少。诊断依靠临床和血清学检查。 治疗严重的、持续的活动性疾病需要糖皮质激素和免疫抑制剂。 SLE患者中70%~90%为女性(主要为育龄期女性)。系统性红斑狼疮(SLE)在黑人和亚裔患者中比白人患者更为常见和严重。可见于任何年龄的... Common.TooltipReadMore 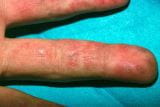 可以在妊娠期首次出现;具有不明原因中孕期死胎、胎儿生长受限、早产、反复自然流产的女性日后常被确诊为SLE。
可以在妊娠期首次出现;具有不明原因中孕期死胎、胎儿生长受限、早产、反复自然流产的女性日后常被确诊为SLE。
妊娠期原有SLE的病程不能预测,但是SLE可以加重,尤其是产后立即出现。 如果在SLE病情被控制至少6个月以上、药物疗法已提前调整、高血压已控制和肾功能正常的前提下,再计划妊娠,那么妊娠结局可能更好
并发症包括
由于能通过胎盘的母源性抗体而导致的胎儿先天性心脏传导阻滞
显著的原有肾或心脏并发症会增加产妇发病率和死亡率风险。 弥漫性肾炎、高血压、或存在循环抗磷脂抗体(经常是抗心磷脂抗体或狼疮抗凝物)增加围产儿死亡率风险。 新生儿会出现贫血、血小板减少症、或白细胞减少症;当母源性抗体消失时,这些疾病在出生后的第一周就会解决。
如果怀孕前用羟氯喹,那么在整个怀孕期需要继续使用。 SLE爆发通常用低剂量泼尼松,静注甲泼尼龙,羟氯喹,和/或硫唑嘌呤治疗。 大剂量强的松和环磷酰胺提高产科风险,因此被保留用于重症狼疮并发症。